Tionde nordiska symposiet om HER2-positiv bröstcancer
Tionde nordiska symposiet om HER2-positiv bröstcancer:
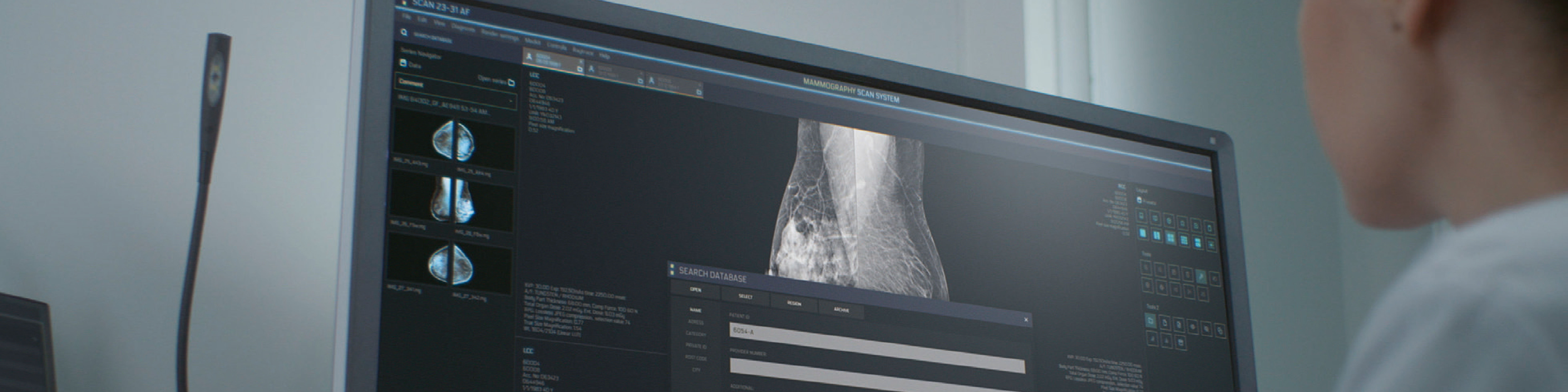
Vilka strategier för HER2-blockad är mest optimala i olika behandlingsfaser av HER2- positiv bröstcancer? Är till exempel adjuvant HER2-blockad i bara nio veckor eller sex månader för vissa patientgrupper lika bra som nuvarande standardbehandling i tolv månader? Och kan en ny HER2-avbildningsteknik bli ett hjälpmedel för att upptäcka metastaser och styra behandlingen? Det var några frågor som diskuterades vid det tionde nordiska symposiet ”HER2 – State of the art”, som hölls i Stockholm den 6 oktober 2017. Flera internationella experter deltog i mötet, som leddes av Jonas Bergh, professor vid Karolinska Institutet och Mårten Fernö, professor vid Lunds universitet.
Sandra Swain, professor i medicin vid Georgetown University, Washington, USA, är en av världens ledande bröstcancerforskare och har lett flera stora kliniska internationella studier. Hon konstaterade att HER2- blockad vid HER2-positiv bröstcancer är ett av de hittills största genombrott som skett i behandlingen av bröstcancer. När den monoklonala antikroppen trastuzumab i slutet av 1990-talet började användas som tilläggsbehandling vid metastaserande HER2-positiv bröstcancer, och senare även som adjuvant1 och neoadjuvant2 behandling, förbättrades prognosen drastiskt för de kvinnor som drabbats av denna tidigare mycket svårbehandlade cancerform. Nästa stora genombrott kom när den stora studien CLEOPATRA, som leddes av Sandra Swain, visade att överlevnaden för kvinnor med metastaserad HER2-positiv bröstcancer ytterligare kunde förbättras genom tillägg av den monoklonala antikroppen pertuzumab. Denna binder specifikt till den extracellulära subdomän II på receptorn HER2, medan trastuzumab binder till juxtamembranregionens subdomän IV.
FRAMGÅNG OCH BESVIKELSE
Sandra Swain sade att CLEOPATRA-studien representerar den största höjdpunkten i hennes karriär. När de första resultaten kom blev hon nästan chockad över att tillägg med pertuzumab kunde ge sådana fördelar. Den slutliga analysen3 efter en medianuppföljningstid på 50 månader visade att den totala överlevnaden, OS (overall survival) var 15,7 månader längre för de kvinnor som fick tillägg med både pertuzumab och trastuzumab jämfört med de som bara fick tillägg med trastuzumab – median-OS 56,5 månader jämfört med 40,8 månader. Detta var oväntat, få experter trodde att ytterligare HER2-blockad skulle kunna vara så effektiv eftersom resultaten redan var så pass goda med trastuzumab. På grund av positiva resultat även från studier med dubbelblockad som neoadjuvant terapi startade studien APHINITY för att utvärdera om kompletterande HER2-blockad med pertuzumab kunde innebära fördelar också som adjuvant behandling vid tidig, icke-metastaserad HER2-positiv bröstcancer. I APHINITY-studien ingår över 4 800 kvinnor med bröstcancer, varav 2 400 fått tillägg med pertuzumab och 2 404 istället placebo. Enligt Sandra Swain har dock resultaten hittills från APHINITY4 som helhet varit en besvikelse, även om utfallet formellt sett var statistiskt signifikant positivt för ”den primära endpointen” IDFS (invasive disease free survival), det vill säga återfallsfri överlevnad.
Efter tre års uppföljning var IDFS 94,1 procent för de som fått dubbelblockad med både trastuzumab och pertuzumab jämfört med 93,2 procent för de som fått trastuzumab och placebo. En orsak till att differensen blev så liten är förstås att behandling med enbart trastuzumab är så effektiv (och att IDFS i trastuzumabarmen i denna studie blev ovanligt hög), men forskarna hade ändå förväntat sig större skillnader. Analyserna av vissa subgrupper har påvisat lite större skillnader. Bland de lymfkörtelpositiva var IDFS efter tre år 92,0 procent hos de 1 503 kvinnor som fått pertuzumab jämfört med 90,2 procent hos de 1 502 som fått placebo. Bland de lymfkörtelnegativa sågs dock inga fördelar med pertuzumab. Motsvarande siffror för kvinnorna med hormonreceptornegativ HER2-positiv bröstcancer var 92,6 procent för de 864 som fick pertuzumab jämfört med 91,2 procent för de 858 som fick placebo. För kvinnor med hormonreceptorpositiv sjukdom var skillnaden mindre, 94,8 procent respektive 94,4 procent. Enligt Sandra Swain är det möjligt att längre tids uppföjning kommer att påvisa större skillnader för vissa subgrupper, särskilt för de som är hormonreceptorpositiva. Hittills tyder dock det mesta på att lågriskpatienter med tidig HER2-positiv bröstcancer som helhet inte har några fördelar av adjuvant tillägg med pertuzumab. Biverkningar av grad 3–4 var i stort sett likvärdiga mellan behandlingsgrupperna, förutom diarré som var betydligt vanligare hos de kvinnor som fick tillägg med pertuzumab (9,8 procent) jämfört med hos de som fick tillägg med placebo (3,7 procent).